Gengivite ulcero-necrotica trattata senza l’utilizzo di antibiotici
Può una gengivite ulcero-necrotica essere trattata efficacemente senza l’utilizzo di antibiotici? Qual è la migliore strategia di trattamento di questa patologia? La gengivite ulcero necrotica causa sempre una distruzione permanente del tessuto gengivale?
Queste sono le tre domande fondamentali a cui darò risposta in questo nuovo articolo. Credo che i protocolli classici di trattamento di alcune patologie come quella che approfondiremo oggi, debbano essere rivisitati alla luce dell’avanzamento delle tecniche e tecnologie a disposizione dell’igienista dentale.
Se leggiamo i testi di Parodontologia, le revisioni della letteratura e i case-reports noteremo come il protocollo di trattamento per le patologie necrotiche prevede quasi sempre l’utilizzo di 250 mg di Metronidazolo 3 volte/die per 7 giorni, anche nei casi di gengivite ulcero necrotica (ANUG: acute necrotizing ulcerative gingivitis). Vedremo ora invece come ho gestito un caso di gengivite ulcero-necrotica senza ricorrere all’utilizzo degli antibiotici.
Il caso clinico di gengivite ulcero-necrotica
Due anni fa, si è presentato alla mia attenzione un paziente giovane che manifestava i classici segni e sintomi di una gengivite ulcero-necrotica.
Come si manifesta la gengivite ulcero-necrotica?
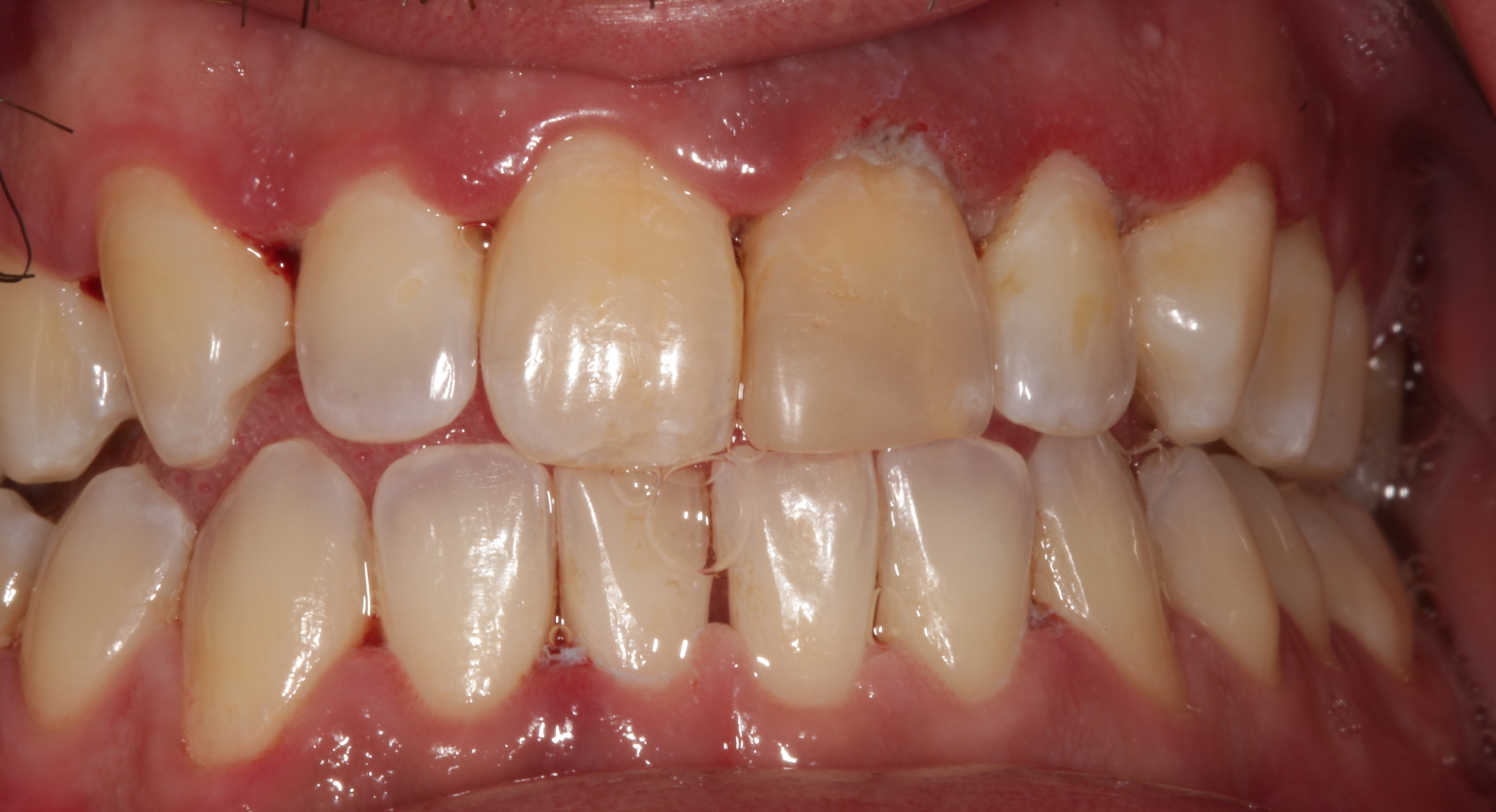
Questa patologia si manifesta con un decorso acuto e con rapida distruzione del tessuto gengivale. Si contraddistingue per la presenza di papille e margini gengivali ulcerati e necrotici rivestiti da un materiale bianco-grigiastro costituito da fibrina, tessuto necrotico con leucociti e ammassi di batteri.
In foto potete notare le aree ulcerate e necrotiche delle papille nel 2° e 5° sestante del caso clinico che ho scelto di condividervi.

Solitamente le lesioni necrotizzanti si sviluppano con rapidità, sono molto dolorose e si manifestano primitivamente nelle zone interprossimali anteriori mandibolari e mascellari. Nelle regioni in cui compaiono i segni di necrosi sono solitamente quelle regioni in cui vi era una gengivite cronica preesistente. Le papille si gonfiano e assumono, nell’area vestibolare, un aspetto arrotondato, come potete notare nella foto al Tempo 0.
L’area compresa tra la necrosi marginale e la gengiva ancora sana mostra comunemente una striscia eritematosa stretta e ben marcata.
In chi si manifesta la gengivite ulcero-necrotica?
In letteratura è riportato che i pazienti con HIV presentano maggiore probabilità di sviluppare questa patologia ma ci sono altri fattori di rischio rilevanti per la patologia e sono:
- scarsa igiene orale e gengivite cronica preesistente
- stress psicologico e sonno insufficiente
- fumo di tabacco e consumo di alcolici
- malnutrizione
- razza bianca
In particolare, il paziente che vi ho presentato fumava 2 pacchetti di sigarette al giorno ed è stato dimostrato in letteratura che il 41% di pazienti che presentano una gengivite ulcero-necrotica fuma più di 20 sigarette al giorno. I pazienti fumatori presentano una diminuzione del numero di linfociti T helper e il fumo è in grado di daneggiare la chemiotassi e la fagocitosi dei fagociti orali e periferici.
Breve approfondimento di microbiologia e istopatologia delle patologie necrotizzanti
Le lesioni sono caratterizzate da ulcerazione e necrosi dell’epitelio e degli strati superficiali del tessuto connettivo. Il connettivo vitale localizzato nella parte profonda delle lesioni è ricoperto da tessuti necrotici caratterizzati da cellule disintegrate, spirochete di medie e grandi dimensioni e da altre forme batteriche, in particolare fusobatteri.
I fusobatteri e le spirochete hanno la proprietà di invadere il tessuto dell’ospite, l’epitelio, e penetrare nel tessuto connettivale. Sia i fusobatteri che le spirochete liberano endotossine.
Trattamento della gengivite-ulcero necrotica
Il trattamento di questa patologia prevede due fasi: il trattamento della fase acuta e il mantenimento.
Lo scopo del trattamento della fase acuta è di arrestare la progressione e l’estensione delle aree ulcerate necrotiche. E’ interessante notare che, nonostante le lesioni siano dolorose ed estese la risoluzione della sintomatologia, dopo corretta terapia, avviene in 24-48 ore.
Trattamento durante la fase acuta
Solitamente si consiglia una strumentazione ultrasonica (no curettes) per arreccare meno danno possibile ai tessuti molli associata ad una terapia antibiotica (250 mg di Metronidazolo 3 volte/die per 7 giorni) e terapia chimica con clorexidina per 10/15 giorni due volte al giorno. Una seconda seduta dovrebbe essere eseguita a distanza di una settimana per la rimozione di tartaro sottogengivale in anestesia locale, se necessario.
In questo caso vi propongo un protocollo di trattamento modificato
il paziente si presenta con un forte dolore nelle aree ulcerate e non riesce a sopportare l’utilizzo della strumentazione ultrasonica ma tollera molto bene l’utilizzo delle polveri a bassa granulometria.
In questo schema vi riporto il trattamento che ho eseguito:

Per quanto riguarda il mantenimento domiciliare invece queste sono state le mie decisioni:
- Prescrizione spazzolino elettrico roto-oscillante ( il paziente utilizzava uno spazzolino manuale a setole medie) dopo 7 giorni dalla prima seduta. Durante i primi 5 giorni di risoluzione della fase acuta ho consegnato al paziente uno spazzolino a setole morbide
- Utilizzo di scovolini in gomma (stimolatore gengivale) – no scovolini con setole
- Clorexidina 0,12 % per 1 minuto mattina e sera per 15 giorni
Il paziente è riuscito, già dopo 5-7 giorni dalla prima fase di trattamento ad utilizzare lo spazzolino elettrico e lo scovolino perchè, come è anche riportato in letteratura, la risoluzione, dopo adeguato trattamento, avviene già dopo 24-48 ore.
Foto Appuntamento 1

Foto Appuntamento 2 a distanza di 1 settimana ( classico aspetto di papille negative e risoluzione dell’area necrotica)

Follow-up 1 anno: l’area papillare compresa tra 11-21 – 11-12 12-13 presenta un riempimento del triangolo e ripristino del picco papillare. Il tessuto non appare ancora del tutto maturo ( aspetto globulare).

Una revisione della letteratura riporta che l‘85% dei casi di gengivite ulcero-necrotica viene trattato con metronidazolo prima ancora di essere trattato con terapia meccanica (scaling e polishing). Tuttavia, l’utilizzo delle polveri a bassa granulometria, in particolare l’utilizzo dell’eritritolo grazie alla sua capacità antibatterica e detossificante diretto sul tessuto connettivo ha portato alla risoluzione del quadro acuto, evitando al paziente l’utilizzo di antibiotico sistemico e anestesia locale.
Il potere dell’air-polishing con eritritolo
E’ stato dimostrato che l’eritritolo ha un capacità anti-batterica maggiore rispetto alla gilicina e al bicarbonato e inibisce la ricolonizzazione batterica in vitro (guarda la sezione referenze bibliografiche alla fine di questo articolo). Inoltre, è stato dimostrato come l’utilizzo delle polveri a bassa granulometria non danneggi il tessuto connetivale e quindi può essere utilizzato per la rimozione del biofilm all’interno del solco direzionando il puntale in senso corono-apicale.
La tecnica dell’air-polishing con polveri a bassa granulometria diventa quindi uno strumento terapeutico e non solo impiegato ai fini del polishing della superficie dello smalto.
Poichè al trattamento della rimozione del biofilm è stato associato l’utilizzo di un presidio chimico come la clorexidina (0,12% per 1 minuto due volte al gg per 14 gg) il risultato a 7 giorni potrebbe essere dovuto alla combinazione dei due trattamenti ma non completamente ascrivibile al solo utilizzo della clorexidina.
E’ stato l’eritritolo o la clorexidina?
Tuttavia sappiamo benissimo che, la clorexidina, per risultare efficace deve essere associata contemporanamente alla rimozione del biofilm e dei fattori ritentivi di biofilm, come il tartaro. La soluzione di clorexidina non è in grado di penetrare a livello sottogengivale e il principio attivo viene rapidamente iniattivato dal tessuto necrotico e dalla presenza della massa di batteri. Per questo è essenziale rimuovere delicatamente il tessuto necrotico e il biofilm batterico.
E l’antibiotico topico?
L’antibiotico topico non è indicato nel trattamento dei disturbi parodontali necrotizzanti per la frequente presenza di batteri all’interno delle lesioni che non permettono all’antibiotico topico di portare un reale beneficio a lungo termine.
Un fattore fondamentale per evitare la recidiva: attenzione al management dei tessuti molli!
In questo caso ho portato particolare attenzione a non danneggiare ulteriormente il tessuto gengivale del paziente per favorirne il ripristino estetico e funzionale. Il riempimento dell’area interpapillare è fondamentale per evitare che la depressione dell’area gengivale non guarita possa essere ricolonizzata da batteri: in questo caso la depressione dell’area può essere un fattore di rischio per una recidiva.

Oltre all’istruzione alle manovre di igiene orale ho cercato di motivare al meglio il paziente per guidarlo verso uno stile di vita più sano. Il paziente in un anno ha ridotto drasticamente il fumo di tabacco e ha migliorato la sua igiene orale quotidiana anche se il suo indice di placca non è ancora ottimale.
Riassumiamo
In conclusione, credo che alcune condizioni di gengivite ulcero-necrotica possano essere trattate in modo meno invasivo rispetto a quello che si faceva un tempo, grazie anche all’introduzione nella pratica clinica di protocolli meno invasivi e tecnologie più performanti. In particolare questo è vero per le patologie negli stadi da lievi a moderati.
Inoltre, nonostante la gengivite ulcero necrotica è sempre stata considerata una patologia che lascia permanentemente il tessuto gengivale danneggiato, il mio caso, e altri casi documentati in letteratura come quello della collega A. Sinesi (trovate le references qui sotto), dimostrano come, con un attento management dei tessuti molli, l’architettura e il profilo marginale della gengiva possano essere ripristinati con l’approccio conservativo che vi ho presentato in questo articolo.
Spero che questo caso sia stato interessante e vi abbia appassionato tanto quanto me,
alla prossima,
se ti sei perso il caso clinico del mese scorso ti consiglio di leggerlo qui!
Sofia
Referenze bibliografiche
Caton, J.G., Armitage, G., Berglundh, T., Chapple, I.L.C., Jepsen, S., Kornman, K.S., Mealey, B.L., Papapanou, P.N., Sanz, M., Tonetti, M.S., 2018. A new classification scheme for periodontal and peri-implant diseases and conditions – Introduction and key changes from the 1999 classification. Journal of Periodontology 89 Suppl 1, S1–S8. https://doi.org/10.1002/JPER.18-0157
Chapter 12 – Pathogenesis of Gingivitis p241-246, n.d. . John Wiley & Sons, Incorporated
de Cock, P., 2018. Erythritol Functional Roles in Oral-Systemic Health. Adv. Dent. Res. 29, 104–109. https://doi.org/10.1177/0022034517736499
de Cock, P., Mäkinen, K., Honkala, E., Saag, M., Kennepohl, E., Eapen, A., 2016. Erythritol Is More Effective Than Xylitol and Sorbitol in Managing Oral Health Endpoints. Int J Dent 2016, 9868421. https://doi.org/10.1155/2016/9868421
Dufty, J., McCormick, R., Elmer, T., Gkranias, N., Donos, N., Petrie, A., 2017. Prevalence and treatment of necrotizing ulcerative gingivitis (NUG) in the British Armed Forces: a case-control study. Clin Oral Investig 21, 1935–1944. https://doi.org/10.1007/s00784-016-1979-9
Hägi, T.T., Hofmänner, P., Eick, S., Donnet, M., Salvi, G.E., Sculean, A., Ramseier, C.A., 2015. The effects of erythritol air-polishing powder on microbiologic and clinical outcomes during supportive periodontal therapy: Six-month results of a randomized controlled clinical trial. Quintessence Int 46, 31–41. https://doi.org/10.3290/j.qi.a32817
Mosaico, G., Sinesi, A., Fanuli, M., Casalino, M., Mautarelli, G., Casu, C., 2018. Localized necrotic ulceration gingivitis, in orthodontic patient, treated with non-surgical periodontal therapy and with probiotics (L. reuteri). Int. J. Biomed. Sci. 14, 41–47.
Müller, N., Moëne, R., Cancela, J.A., Mombelli, A., 2014. Subgingival air-polishing with erythritol during periodontal maintenance: randomized clinical trial of twelve months. J. Clin. Periodontol. 41, 883–889. https://doi.org/10.1111/jcpe.12289
Santos de Freitas, B.S., Sant’Ana, S.S.S., Ferreira, M.S., Mariano-Junior, W.J., Watanabe, S., Yamamoto-Silva, F.P., 2020. Topical tetracycline in the treatment of a 7-year-old child with necrotizing ulcerative gingivitis: a case report. Gen Dent 68, 36–38.
Wade, D.N., Kerns, D.G., 1998. Acute necrotizing ulcerative gingivitis-periodontitis: A literature review. Mil. Med. 163, 337–342. https://doi.org/10.1093/milmed/163.5.337